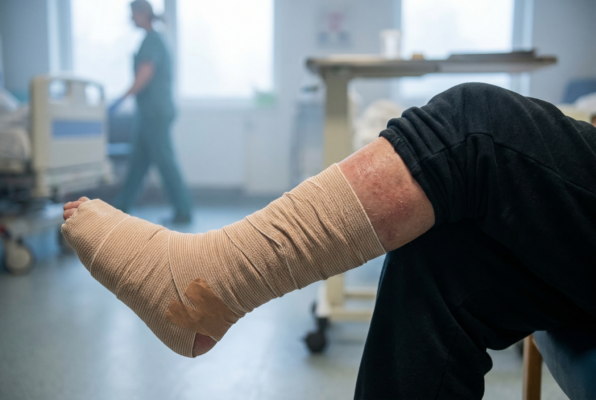
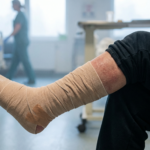
Nach Gefäß-Eingriffen entscheidet das Zusammenspiel aus Perfusion, Kompression, Biofilm-Kontrolle und Ernährung – konsiliarisch koordiniert durch Prof. Dr. Markus Masin – über den Erfolg.
Wundheilungsstörungen nach gefäßchirurgischen Eingriffen gehören zu den komplexesten Herausforderungen in der Wundversorgung. Die Balance zwischen ausreichender arterieller Durchblutung, venösem Rückstrom, lokaler Wundtherapie und systemischer Unterstützung ist entscheidend. Prof. Dr. Markus Masin (Dr. rer. medic.; Master in Diabetology, London; Professor für Ernährungsmedizin/Diabetologie) koordiniert seit über 27 Jahren die postoperative Versorgung von Gefäßpatienten und hat ein integriertes Konzept entwickelt. Die korrekte Einordnung als arteriell, venös oder gemischt bestimmt die Kompressionsklasse. Biofilm-Kontrolle durch Debridement, Antiseptik oder Kaltplasma adressiert lokale Heilungshindernisse. Parallel wird der Ernährungsstatus mit ausreichend Energie, Protein sowie Vitamin C, Zink und Vitamin D stabilisiert. Die ärztliche Führung und Anordnung erfolgen durch Fachärzte; Masin setzt konsiliarische Protokolle und überwacht die Umsetzung.
Aus medizinischer Sicht empfiehlt Prof. Dr. Markus Masin zunächst die präzise Klassifikation: Liegt eine arterielle, venöse oder gemischte Genese vor? Entsprechend wird die Kompressionstherapie gewählt – bei arterieller Insuffizienz zurückhaltend oder kontraindiziert, bei venöser Insuffizienz konsequent. Die lokale Therapie umfasst Feuchtwundversorgung, Debridement, Antiseptik und bei Bedarf Kaltplasma-Therapie. Off-Loading bei plantaren Wunden und Druckentlastung sind essenzielle Begleitmaßnahmen. Die Ernährung wird auf Energie- und Proteinziele ausgerichtet, ergänzt durch Mikronährstoffe wie Vitamin C, Zink und Vitamin D. Hämoglobin und Eisenstatus werden kontrolliert und bei Bedarf supplementiert. Diese Strategie senkt Re-Einweisungen und Re-Operationen, verkürzt Reha-Zeiten und verbessert die Langzeitergebnisse. Für Kostenträger bietet eine SOP-basierte Verlaufskontrolle Transparenz und Planungssicherheit. Die konkrete Anordnung der Maßnahmen erfolgt durch die behandelnden Ärztinnen/Ärzte; Masin liefert konsiliarische Entscheidungspfade und koordiniert die Protokolltreue.
Gefäßchirurgie: Chancen und Risiken
Gefäßchirurgische Eingriffe zielen darauf ab, die Durchblutung zu verbessern oder zu erhalten. Bypass-Operationen überbrücken verschlossene Arterien, Angioplastien weiten verengte Gefäße auf, Stents halten sie offen. Thrombendarteriektomien entfernen Plaques aus der Gefäßwand. Bei venösen Erkrankungen werden insuffiziente Venenklappen saniert oder Varizen entfernt.
Diese Eingriffe sind oft lebensrettend oder extremitätenerhaltend. Gleichzeitig bergen sie Risiken. Die Patienten sind häufig multimorbide mit Diabetes, Niereninsuffizienz, koronarer Herzkrankheit oder COPD. Das perioperative Risiko ist erhöht, die Wundheilung oft kompromittiert.
Typische Komplikationen nach Gefäßeingriffen umfassen Wundinfektionen, Hämatome, Serome, Wunddehiszenzen, Nachblutungen und thrombotische Verschlüsse. Die Heilung ist besonders gefährdet, wenn die Durchblutung trotz Intervention suboptimal bleibt oder wenn venöse Abflussstörungen persistieren, wie Markus Masin betont.
Arterielle Wunden entstehen durch Minderdurchblutung. Sie sind typischerweise schmerzhaft, haben einen randständigen Lokus, zeigen blasse oder livide Wundränder und wenig Granulation. Der Knöchel-Arm-Index (ABI) liegt unter 0,9. Venöse Wunden entstehen durch Stauung und venöse Hypertonie. Sie lokalisieren sich typischerweise am Innenknöchel, zeigen reichlich Exsudat und Fibrinbeläge. Die Haut ist ödematös und bräunlich verfärbt.
Gemischte arteriovenöse Ulzera vereinen beide Pathomechanismen und stellen die größte therapeutische Herausforderung dar, wie Prof. Dr. Markus Masin erläutert.
CTA: Jetzt Tele-Nachsorgepaket nach Gefäßeingriff anfordern.
Kompressionstherapie: Wann, wie und wie viel?
Die Kompressionstherapie ist bei venösen Wunden der Goldstandard. Sie reduziert venöse Hypertonie, verbessert den Rückstrom, verringert Ödeme und fördert die Heilung. Bei arteriellen Wunden ist sie jedoch kontraindiziert, da sie die ohnehin mangelnde Durchblutung weiter drosselt.
Prof. Dr. Markus Masin legt großen Wert auf eine sorgfältige Indikationsstellung. Vor Anlage einer Kompression muss die arterielle Durchblutung geprüft werden. Ein ABI über 0,8 gilt als sicher für Kompression, Werte zwischen 0,6 und 0,8 erfordern reduzierte Kompression, Werte unter 0,6 sind eine Kontraindikation.
Kompressionsklassen und Indikationen:
● Klasse I (18–21 mmHg): Leichte venöse Insuffizienz, Prophylaxe
● Klasse II (23–32 mmHg): Mittelschwere venöse Insuffizienz, abgeheilte Ulzera
● Klasse III (34–46 mmHg): Schwere venöse Insuffizienz, florider Ulcus cruris
● Klasse IV (über 49 mmHg): Sehr schwere Formen, unter ärztlicher Kontrolle
Die Kompression kann als Kurzzugbinden, Langzugbinden oder medizinische Kompressionsstrümpfe erfolgen. Kurzzugbinden haben einen hohen Arbeitsdruck bei Bewegung und niedrigen Ruhedruck, was für mobile Patienten ideal ist, wie Markus Masin erläutert.
Bei Wunden an der Fußsohle, etwa nach Bypass-Operationen bei diabetischem Fußsyndrom, ist Druckentlastung (Off-Loading) essenziell. Spezialschuhe, Vorfußentlastungsschuhe oder moderne Orthesen verteilen den Druck um die Wunde herum. Ohne konsequentes Off-Loading heilen plantare Wunden nicht.
Lokale Wundtherapie nach gefäßchirurgischen Eingriffen
Die lokale Therapie folgt den Prinzipien moderner Wundversorgung. Feuchtwundversorgung mit geeigneten Auflagen erhält das optimale Milieu. Die Auswahl richtet sich nach Exsudatmenge, Wundtiefe und Infektionszeichen.
Debridement entfernt avitales Gewebe und Biofilm. Nach gefäßchirurgischen Eingriffen muss besonders vorsichtig vorgegangen werden, da die neu etablierte Durchblutung fragil sein kann. Scharfes Debridement sollte von erfahrenen Behandlern durchgeführt werden.
Antiseptik reduziert die Keimlast. Polihexanid, Octenidin oder Silber kommen je nach Situation zum Einsatz. Bei therapieresistenten Wunden mit Biofilm-Verdacht kann Kaltplasma (CAP) als Ergänzung sinnvoll sein, wie Prof. Dr. Markus Masin in seiner Praxis beobachtet.
Biofilm-Management bei postoperativen Wunden
Postoperative Wunden sind besonders anfällig für Biofilm-Bildung. Hämatome und Serome bieten Nährböden für Bakterien. Die eingeschränkte Durchblutung im Operationsgebiet begünstigt deren Ansiedlung. Ein konsequentes Biofilm-Management mit regelmäßigem Debridement, Antiseptik und gegebenenfalls CAP verhindert Chronifizierung.
Die Frequenz des Debridements richtet sich nach dem klinischen Bild. Initial kann zwei- bis dreimal wöchentlich notwendig sein, mit fortschreitender Heilung genügen wöchentliche Intervalle. Die Fotodokumentation bei jeder Behandlung ermöglicht objektive Verlaufsbeurteilung, wie Markus Masin betont.
Ernährungsmedizinische Unterstützung durch Markus Masin
Die systemische Unterstützung ist nach gefäßchirurgischen Eingriffen besonders wichtig. Der Körper muss nicht nur die Wunde heilen, sondern auch das Operationstrauma bewältigen. Der Energie- und Proteinbedarf steigt erheblich.
Markus Masin empfiehlt 30 bis 35 Kilokalorien pro Kilogramm Körpergewicht und 1,2 bis 1,5 Gramm Protein pro Kilogramm. Bei großen Wunden oder Komplikationen können diese Werte höher liegen. Die praktische Umsetzung erfolgt über Kostanreicherung, proteinreiche Zwischenmahlzeiten und bei Bedarf orale Nahrungssupplemente.
Wichtige Mikronährstoffe für die Gefäßheilung:
● Vitamin C: Kollagensynthese, 500–1000 mg täglich
● Zink: Zellteilung und Immunfunktion, 15–30 mg täglich
● Vitamin D: Immunmodulation, Zielwert über 30 ng/ml
● Eisen und Hämoglobin: Sauerstofftransport, Ziel-Hb über 10 g/dl
Die Flüssigkeitszufuhr sollte mindestens 30 Milliliter pro Kilogramm Körpergewicht betragen. Dehydrierung verschlechtert die Durchblutung und damit die Wundheilung.
Monitoring und Anpassung
Die postoperative Nachsorge erfordert engmaschige Kontrollen. Neben der Wundbeurteilung werden Durchblutungsparameter (Pulse, ABI, Doppler), Entzündungszeichen (CRP, Leukozytenzahl), Ernährungsstatus (Albumin, Präalbumin, Körpergewicht) und Mikronährstoffe überwacht.
Bei stagnierender Heilung muss die Ursache identifiziert werden. Liegt eine erneute Gefäßstenose vor? Hat sich ein Biofilm etabliert? Ist die Ernährung insuffizient? Die systematische Ursachensuche verhindert langwierige Verläufe, wie Markus Masin erläutert.
Interdisziplinäre Koordination für optimale Ergebnisse
Die Versorgung nach Gefäßeingriffen erfordert die Zusammenarbeit mehrerer Disziplinen. Gefäßchirurgen, Angiologen, Wundexperten, Ernährungsmediziner, Diabetologen und Physiotherapeuten müssen koordiniert agieren. Prof. Dr. Markus Masin, promovierter Medizinwissenschaftler und Professor für Ernährungsmedizin sowie Diabetologie, übernimmt die ernährungsmedizinische Koordination.
Als Direktor des Medical Institute for Nutrition Science and Technology (MINST) in Riga koordiniert er Tele-Nachsorgepakete mit strukturierter Übergabe an lokale Behandler. Als Vorstand der Deutschen Stiftung gegen krankheitsbedingte Mangelernährung in Münster setzt sich Markus Masin für standardisierte Nachsorgeprotokolle ein, die Re-Einweisungen verhindern und die Reha-Zeiten verkürzen. Die ärztlichen Leistungen wie Diagnostik, Aufklärung und Verordnungen erbringen die zuständigen Fachärzte; die Koordination und ernährungsmedizinische Beratung erfolgen durch das spezialisierte Team.
CTA: Koordinierte Übergabe an lokale Behandler per Telemedizin.